Seitenhistorie
...
| Mio iconlink | ||||||||
|---|---|---|---|---|---|---|---|---|
|
| Mio iconlink | ||||||||
|---|---|---|---|---|---|---|---|---|
|
...
| Info | |||||||
|---|---|---|---|---|---|---|---|
| |||||||
Die folgende Prozessdarstellung gibt eine Übersicht über den aktuell-identifizierten Versorgungsstand im stationären wie im ambulanten Bereich. | |||||||
| Section | |||||||
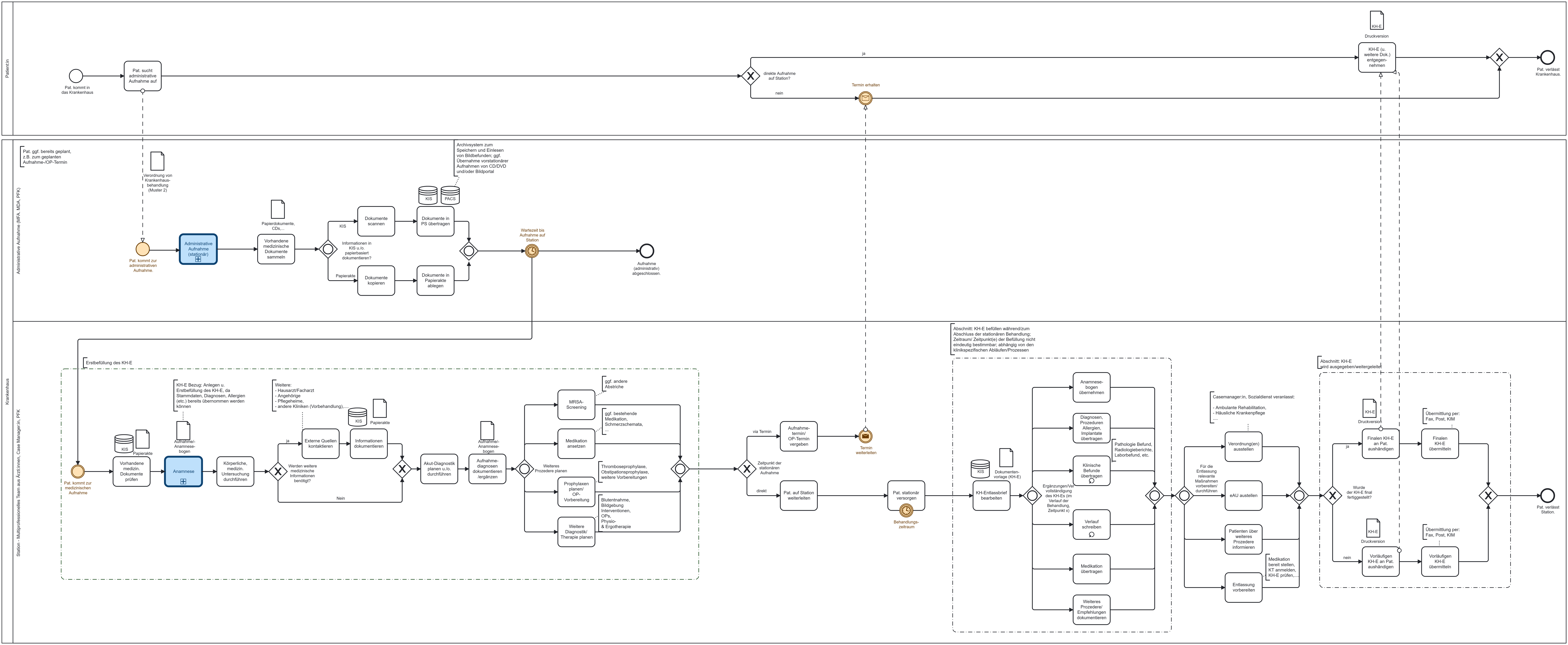
Erstellung des Krankenhaus-EntlassbriefsBeschreibung des Szenarios:Der/die Patient:in wird zur stationären Behandlung in ein Krankenhaus eingewiesen.Die elektive stationäre Aufnahme beginnt mit der administrativen Aufnahme durch verschiedene Berufsgruppen (MFA, MDA, PFK, Casemanager:innen). Hier erfolgt der Versichertenabgleich und die Erfassung mitgebrachter Dokumente (Arztbriefe, Befunde, Medikamentenpläne, etc.), die entweder kopiert und in Papierakten abgelegt oder digitalisiert werden. Diese Elektrifizierung von Dokumenten kann auch nachträglich, außerhalb des Aufnahmesettings stattfinden. Gegebenenfalls werden Bilder aus dem PACS (Picture Archiving und Communication System) abgerufen. Mit der Vergabe einer Fall-ID im Krankenhausinformationssystem (KIS) ist der/die Patient:in eindeutig identifiziert. Anschließend folgt die medizinischen Aufnahme durch eine/n Ärzt:in. Hier werden die vorhandenen Dokumente gesichtet, eine Anamnese erhoben und körperliche Untersuchungen durchgeführt. Deren Ergebnisse werden auf strukturierten, teilweise standardisierten Aufnahme-/Anamnesebögen dokumentiert. Die Dokumentation kann sowohl papierbasiert als auch – ergänzend – in einer digitalen Vorlage im jeweiligen Primärsystem (PS) erfolgen. Fehlende Informationen, wie Arztbriefe oder weitere Befunde werden bei externen (behandelnden) Leistungserbringer:innen (LE) angefordert. Das Ärzteteam bewertet alle Informationen und entscheidet über weitere Diagnostik (Labor, Bildgebung) und Therapieplanung, inklusive Medikationsmanagement. Darüber hinaus werden auch präventive Maßnahmen in die Behandlungsplanung integriert. Dazu gehört beispielsweise das Screening auf nosokomiale Infektionen, um das Risiko von Krankenhausinfektionen zu minimieren, sowie die Prophylaxe zur Vorbeugung von Thrombosen oder Obstipationen, insbesondere bei Patient:innen mit erhöhtem Risiko. Speziell im Rahmen von OP-Vorbereitungen werden diese prophylaktischen Maßnahmen standardisiert durchgeführt, um das Risiko postoperativer Komplikationen zu reduzieren. Der bis zum jetzigen Abschnitt beschriebene Prozess der Informationsbeschaffung, Diagnostik und Therapieplanung kann losgelöst von der direkten stationären Aufnahme des/der Patienten:in erfolgen, beispielsweise im Rahmen einer vor-stationären Abklärung. Je nach Aufnahmeprozedere und Kapazität der Station ist auch eine erneute oder erstmalige Aufnahme am OP-Tag selbst möglich, wobei die bereits erhobenen Informationen und geplanten Maßnahmen gespeichert und berücksichtigt werden. Die Erstellung des Krankenhaus-Entlassbriefs: Nach der Aufnahme auf Station kann frühzeitig im KIS ein Entlassbrief angelegt werden. Die Erstellung und Vervollständigung des Dokuments ist ein flexibler und dynamischer Prozess und hängt von den jeweiligen Vorgehen, der regulären Entlassungsplanung und der Informationsverfügbarkeit ab. Im Rahmen der Befüllung des Dokuments (KH-E) werden folgende Hauptaufgaben identifiziert: Sammlung und teilweise manuelle Übertragung von InformationenIdealerweise beginnt die Befüllung des Entlassbriefes bereits frühzeitig im Verlauf der Planung der Entlassung. Das Dokument integriert sowohl administrative als auch relevante Stammdaten des/der Patienten:in. Die zentralen Elemente für die Dokumentation umfassen die Diagnose, bekannte Allergien, vorhandene Implantate sowie sämtliche durchgeführten Prozeduren. Diese Angaben sind verpflichtend, um eine klare und nachvollziehbare Übersicht über die medizinische Situation des/der Patienten:in zu gewährleisten. Je nach PS der jeweiligen stationären Einrichtung ist die Übernahme der für den KH-E relevanten Informationen durch eine Suche in angrenzenden Sub-Modulen des Krankenhausinformationssystems und die manuelle Übertragung der einzelnen Informationsbestandteile eine zeitaufwändige Tätigkeit für das Klinikpersonal. Die im Krankenhaus erstellten medizinischen Befunde werden je nach Verfügbarkeit in den KH-E übertragen. Der klinische Verlauf wird durch die behandelnden Ärzt:innen als Freitext im Dokument eingetragen und final überarbeitet. Auch die Empfehlungen, beispielsweise Informationen zu notwendigen Kontrolluntersuchungen, speziellen Verhaltensweisen oder der Fortsetzung der Medikation werden mit der Vervollständigung manuell eingetragen. Der Erstell-Prozess insbesondere im Freitextlichen Bereich wird teilweise durch die Verwendung von Textbausteine unterstützt. Nach abschließender Überarbeitung wird der KH-E durch die jeweilig zuständigen ärztlichen Personen vidiert und zur Ausgabe freigegeben.Mit der Freigabe wird der KH-E ausgedruckt und dem/der Patienten:in mit der Entlassung ausgehändigt. Das Dokument wird an den weiterbehandelnde/n Ärzt:in und/oder eine andere Gesundheitseinrichtung (z. B. Pflegeeinrichtung) per Fax, Post oder idealerweise über KIM weitergeleitet. Die Wahl des Übermittlungsweges richtet sich dabei oft nach den Präferenzen der jeweiligen Praxis und den technischen Gegebenheiten beider Gesundheitssektoren. Sollte es sich bei diesem ersten Ausdruck um einen vorläufigen KH-E handeln, beispielsweise weil noch ausstehende Befunde zu integrieren sind, wird dieser nach erfolgter Anpassung erneut gedruckt und dem/der Patienten:in postalisch zugesandt. Diese Vorgehensweise stellt sicher, dass der/die Patient:in immer die aktuellste und vollständigste Version seines Entlassbriefes erhält. Der/die behandelnde Leistungserbringer:in (LE) im ambulanten Bereich erhält in jedem Fall eine Version des Dokuments, um über den stationären Aufenthalt und die getroffenen Maßnahmen informiert zu sein. Section |
Column | | |||||
|
| Section | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
Nachnutzung des Krankenhaus-EntlassbriefsBeschreibung des Szenarios:Der/die Patient:in wird nach einem stationären Aufenthalt aus dem Krankenhaus entlassen. Am Tag der Entlassung erhält diese/r einen Krankenhausentlassbrief. Im Anschluss an die stationäre Behandlung erfolgt eine ambulante Nachsorge in einer niedergelassenen Arztpraxis. Idealerweise vereinbart der/die Patient:in vorab telefonisch einen Termin, um einen reibungslosen Ablauf zu gewährleisten. Der/die weiterbehandelnde Arzt:in benötigt den Krankenhausentlassbrief, um eine umfassende und ganzheitliche Weiterbehandlung sicherzustellen. Bei der Anmeldung in der Praxis erfolgt durch das Praxispersonal (Medizinische Fachangestellte, Pflegefachkräfte oder Angehörige anderer Gesundheitsberufe) eine administrative Aufnahme. Hier werden die Patientendaten erfasst und die Krankenversicherung überprüft. Parallel legt hier der/die Patient:in den Krankenhausentlassbrief vor sowie weitere Unterlagen welche im Rahmen der Krankenhausbehandlung ausgehändigt wurden (Bundesmedikationsplan, Labor-Befunde, weitere Befunde). Die Übermittlung erfolgt durch den/die Patient:in selbst oder durch die Versendung per Fax oder per Post an die nachbehandelnde Leistungserbringer/-in (LE).
Mit der manuellen Übertragung der Informationen und einem Arzt-Patientengespräch sind weitere Maßnahmen in der Nachsorge von Bedeutung. Die entstandenen Aufgaben und Aktionen welche im Behandlungszimmer mit dem/der Patient:in besprochen wurden, werden ggf. vom Praxispersonal unterstützend umgesetzt. Konkret beinhaltet dies beispielsweise die Vereinbarung eines Folgetermins, sei es für eine Kontrolluntersuchung, eine Fortsetzung der Therapie oder eine weiterführende Diagnostik. Darüber hinaus gehört auch die Ausstellung von Verordnungen, beispielsweise für Medikamente, physiotherapeutische Behandlungen oder Hilfsmittel, zu den unterstützenden Aufgaben. Das Praxispersonal sorgt dafür, dass die Verordnung korrekt ausgestellt und dem/der Patient:in ausgehändigt wird. Neben diesen konkreten Beispielen kann die Unterstützung des Praxispersonals auch die Kommunikation mit anderen medizinischen Einrichtungen (z.B. Laboren, Krankenhäusern) umfassen, die auch die Beschaffung von relevanten Informationen für den behandelnden Arzt oder Therapeuten beinhalten.
|
...
| Info | ||
|---|---|---|
| ||
Weiter zu den mio-spezifischen Versorgungsprozessen: Soll-Szenarien |